Kelio sąnario osteoartritas yra lėtinė degeneracinė-distrofinė liga, kuriai būdingas progresuojantis kelio sąnario kremzlės audinių irimas ir nykimas. Sąnarį ardančios patologijos pagrindu atsiranda kojų skausmas ir judrumo apribojimas. Medicinos terminologijoje ši patogenezė dažnai vadinama gonartroze – konkretizuojančiu terminu, kuris tiesiogiai nurodo osteoartrito (artrozės) kelio lokalizaciją. Naujausiais mokslininkų duomenimis, mūsų šalyje gonartroze serga 100–120 žmonių 10 tūkst. Ekspertai prognozuoja, kad iki 2020 metų susirgimų skaičius padvigubės.
Moterų kelio OA paplitimas yra šiek tiek didesnis nei vyrų. Tuo pačiu metu pirminio vizito metu vyrų pacientų grupėje dominuoja jaunimas - iki 45 metų amžiaus, moterų grupėje vyrauja 55 metų ir vyresni pacientai. 65+ metų amžiaus, nepriklausomai nuo lyties, įvairaus sunkumo radiologiniai patologijos požymiai diagnozuojami 80 proc. Patogenezės etiologija grindžiama daugybe įgytų ir įgimtų veiksnių, kur vieną iš pirmaujančių vietų užima lėtinė kelio aparato sąnarinių galų trauma dėl netinkamo pratimų režimo. Tai ne vienintelė priežastis, visi provokuojantys veiksniai bus nurodyti straipsnio eigoje.
Kelio sąnario osteoartritas sukelia nuolatinį svarbaus biologinio galūnės segmento funkcijos praradimą. Žmogus pradeda sunkiai vaikščioti, kamuoja skausmai, dažnai pacientas tampa priklausomas nuo specialių pagalbinių prietaisų ir pašalinės pagalbos.
Kuo greičiau nustatomas patologinis procesas, tuo daugiau vilčių galima dėti į konservatyvios priežiūros poveikį. Tačiau ne viskas taip paprasta. Pastebėta, kad apie 40% ligonių į gydytojus kreipiasi per vėlai, kai degeneracija jau gerokai sunaikino kelio sąnarį ir sekė komplikacijos. Deja, konservatyvūs metodai neveikia pažengusių formų ir vėlyvų ligos stadijų, čia gali padėti tik chirurginė intervencija.
Kelio sąnario artrozės priežastys
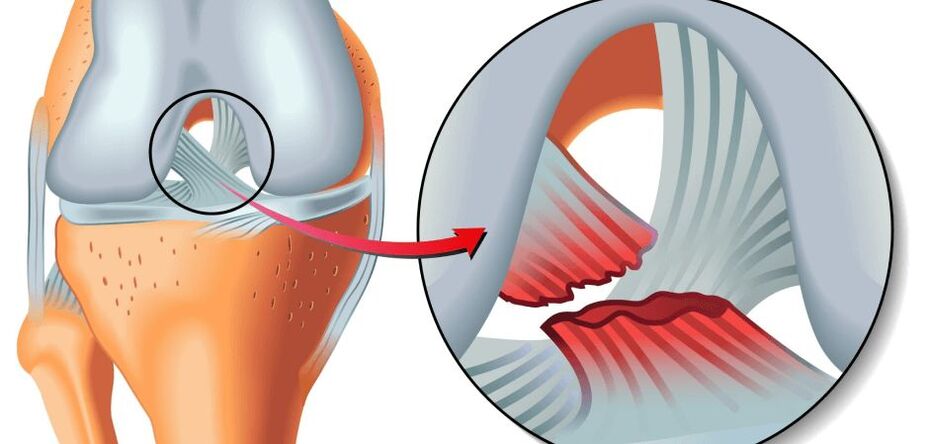
Pagrindinė patologijos atsiradimo mechanizmo priežastis yra kremzlių struktūrų metabolizmo pažeidimas, kai pasikeičia katabolizmo-anabolizmo pusiausvyra, tai yra, kai kremzlių ląstelių naikinimo procesai vyrauja prieš atsigavimą. Iš pradžių negrįžtamus pakitimus patiria sąnarinius paviršius dengianti hialininė kremzlė ir subchondrinė plokštelė, esanti po sąnario kremzle.
Kelio sąnario artrozės patofiziologija yra gana įvairi. Specialistai nustatė pagrindinius bendrus ligos provokatorius, apsvarstykite juos.
Nepakankamai didelis fizinis aktyvumas ir stresas apatinei kūno daliai kasdieniame gyvenime:
- profesionalus sportas, šokiai;
- per ilgas vaikščiojimas darbo pamainos metu;
- dažnas svorio kėlimas;
- ilgai pritūpęs arba po juo pakišus kelius, stovint / judant ant kelių;
- didelė našta namų ūkio lygmeniu (neproporcingas darbas namuose, šalyje ir pan. ).
Ankstesnė kelio trauma:
- vietinės mėlynės, pavyzdžiui, griuvimas ant kelio, kažkuo trenkimas;
- vietiniai išnirimai ir raumenų patempimai;
- raiščių aparato pažeidimas (plyšimai, patempimai);
- menisko sužalojimai su poslinkiais, plyšimais, pusiau plyšimais;
- girnelės ar šlaunikaulio, šlaunikaulio, šlaunikaulio ar blauzdikaulio lūžis.
Įgimtos raumenų ir kaulų sistemos struktūros anomalijos (displazija):
- blauzdos nepakankamas išsivystymas / deformacija;
- šlaunų raumenų silpnumas/sutrumpėjimas;
- įgimtas girnelės išnirimas;
- sąnario hipermobilumas;
- įgimta valgus arba varus kelių padėtis.
Gretutinės patologijos istorijoje, pavyzdžiui:
- podagra;
- reumatas;
- diabetas;
- raudonoji vilkligė;
- tiroiditas;
- sunkios alerginės ligos;
- vietinės venų varikozės ir kt.
Antsvoris:
- kurių KMI 25, 1-27 kg/m2 (vidutinė rizika);
- kurių KMI yra 27, 1-30 (aukštas laipsnis);
- kurių KMI didesnis nei 30 kg/m2 (kritiškai didelis polinkis į gonartrozę).
Ankstesnė kelio operacija, nesusijusi su osteoartritu, pavyzdžiui:
- meniskektomija;
- raiščių plastika;
- fiksatorių, plokštelių nuo lūžių montavimas ir kt.
Mažas fizinis aktyvumas: esant galūnių motorinės veiklos trūkumui, sumažėja kraujo tiekimas, slopinami medžiagų apykaitos procesai, raumenys ir raiščiai praranda jėgą, o tai sudaro palankias sąlygas kelio ir kitų kojų sąnarių degeneracijoms atsirasti.
Postmenopauzė: prasidėjus menopauzei moterims žymiai sumažėja estrogenų gamyba, o sumažėjęs šių hormonų kiekis nesugeba turėti tokio paties apsauginio poveikio sąnariams tokiu pat tinkamu lygiu kaip anksčiau.
Bet kuris iš šių veiksnių (arba 2 ar daugiau veiksnių derinys) gali būti vietinio metabolinio sutrikimo kelio sąnariuose pradžia ir dėl to osteoartrito išsivystymas. Ant besitrinančių sąnarinių paviršių, apgaubtų hialininėmis kremzlėmis, atsiranda įtrūkimų, virpėjimo, išopėjimo. Kremzlė tampa plona, neelastinga, šiurkšti, gumbuota. Šiuo atžvilgiu sumažėja sąnario nusidėvėjimas ir slydimo savybės, apsunkinami judesiai tarp šarnyrinių paviršių dėl kremzlės audinio žūties ir dėl tos pačios priežasties sumažėjusio sąnario tarpo.
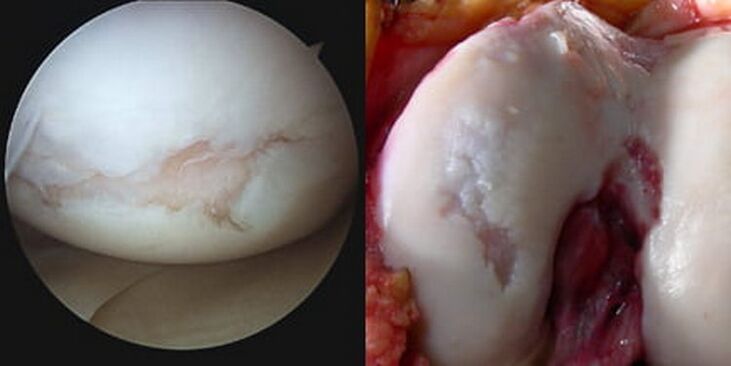
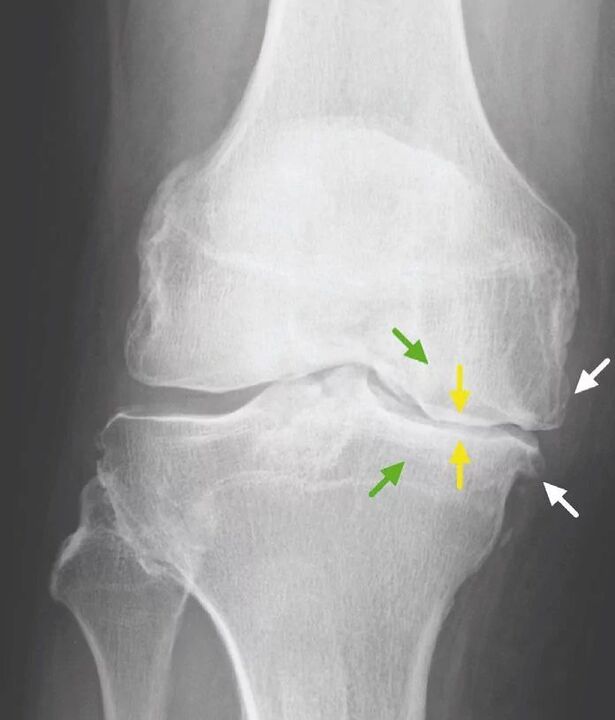
Patologiškai padidėjusi intraartikulinė trintis, kartu su progresuojančiais biopokyčiais, galiausiai lemia tai, kad kremzlės zona visiškai išnyksta (ištrinama), subchondrinė plokštelė iš dalies arba visiškai sunaikinama, atidengiami susijungiantys kaulų galai. Atidengtos šlaunikaulio kondylės trinasi į atvirą blauzdikaulį viršutinėje epifizėje ir/ar girnelės srityje, atsiranda patologinis kontaktinių paviršių pasislinkimas, sąnarys vis labiau deformuojasi.
Dėl to, kad liga sukelia sąnarių struktūros deformacijas, medicinos terminologijoje dažnai galima rasti tokią diagnozės formuluotę kaip „deformuojantis kelio sąnario artrozė". Ryškios deformacijos labiausiai būdingos vėlesnėms vystymosi stadijoms. Todėl žodį „deformuojantis" gydytojai dažniau vartoja kalbant apie paskutinių stadijų osteoartritą.
Simptomai: ankstyvos, vėlyvos apraiškos
Pagrindinis skundas dėl kelio OA yra skausmas. Ligos pradžioje skausmas, kaip taisyklė, yra mechaninio pobūdžio, tai yra, jis pasireiškia ir sustiprėja tuo metu arba po ilgo fizinio krūvio, ilgai stovint vienoje vietoje ar leidžiantis laiptais, pasibaigus darbo diena. Vienas iš pirmųjų simptomų taip pat yra rytinis probleminio kelio sąstingis, kuris paprastai trunka 30–40 minučių, kol žmogus išsisklaido.

Ilgai trunkantis ir dažnai pasireiškiantis skausmas kartais (dažniau pradinėse, tarpinėse stadijose) išprovokuoja antrinį sinovitą, todėl jaučiamas ramybėje. Per didelis sinovinio skysčio kaupimasis, kaip reakcija į skausmą ir uždegimą, taip pat sukelia kelio lenkimo/tiesimo problemų arba pablogina esamą lenkimo-tiesimo disfunkciją. Išplėstoje stadijoje galimi skausmo pradžios variantai, o tai reiškia skausmo sindromo atsiradimą prasidėjus vaikščiojimui, kuris judesio procese sumažėja per 15-30 minučių. Skausmingi reiškiniai gali vėl atsirasti toliau didėjant probleminio kelio apkrovai.
Pažengusius atvejus dažnai lydi sąnarių strigimo sindromas. Užstrigimui būdingas staigus aštrus šaudymo charakterio skausmas ir judesių blokavimas kelio srityje. Blokada pašalinama savotišku kojos pasukimu, tačiau ne visada žmogus savarankiškai susidoroja su kelio atrakinimu.
Kad klinikinis vaizdas būtų visiškai aiškus, pateikiame visus būdingus kelio osteoartrito simptomus:
- vietinis skausmo sindromas, ypač išreikštas judesiu;
- veržimo jausmas, kelio sąstingis;
- sąnarių krepitas judėjimo metu barškėjimo, traškėjimo, paspaudimų pavidalu;
- skausmingas ir/ar sunkus lenkimas, kojos tiesinimas, sukimasis;
- keturgalvio šlaunies raumens silpnumas (šlaunikaulio raumenys smarkiai atrofuojasi su pažengusia gonartroze);
- skaudamos kojos sulenkimo jausmas;
- odos patinimas ir atšilimas virš sąnario;
- eisenos stereotipo pasikeitimas (priešpaskutinėje, paskutinėje stadijoje progresuoja šlubavimas);
- sergančios apatinės galūnės valgus arba varus išlinkimas (išsivysto vėlesnėse stadijose).
Kuo ilgiau trunka liga, tuo ryškesnis, dažniau, ilgiau skauda kelio sąnarį. Be to, jis gali trikdyti ne tik fizinio krūvio metu, bet ir imobilizuoto būsenoje, taip pat ir nakties miego metu. Be to, degeneracinių pokyčių padidėjimas nuolat siaurins aktyvių ir pasyvių judesių diapazoną, todėl jis bus minimalus.
Gera žinoti! Esant pirminei kelio sąnario OA, rizika susirgti panašaus tipo pažeidimu toje pačioje galūnėje, bet klubo srityje, yra 15–18%. O koksartrozės išsivystymo tikimybė priešingoje probleminio kelio pusėje yra 30%. Kelio ir klubo sąnariai funkciškai yra labai glaudžiai tarpusavyje susiję – kelio problema ilgainiui gali blogai paveikti klubo sąnarį ir atvirkščiai. Todėl nesigydykite, ši liga reikalauja profesionalaus požiūrio, individualaus kiekvienu konkrečiu atveju.
Diagnozė: tyrimo metodai
Kelio sąnario, kaip ir kitų sąnarių, artrozei patognominių laboratorinių požymių nėra. Daugumos pacientų kraujo ir šlapimo tyrimai rodo normalius rezultatus. Todėl laboratorinių tyrimų metodai neturi klinikinės vertės. Šiuo metu visuotinai pripažintas gonartrozės nustatymo metodas yra kelio sąnarių rentgenografija. Rentgeno spinduliai iš pradžių būtinai atliekami dviem sąnariams, kad būtų galima palyginti anatominį ir fiziologinį dviejų panašių kaulų sąnarių palyginimą. Yra 3 pagrindiniai radiografiniai požymiai, pagal kuriuos galima teigti, kad ši diagnozė yra:
- osteofitai sąnarinių paviršių periferijoje;
- sąnario tarpo susiaurėjimas (paprastai jo plotis yra 6-8 mm, parametrai priklauso nuo daugelio veiksnių, įskaitant ūgį, amžių, lytį ir kt. );
- subchondrinė osteosklerozė.
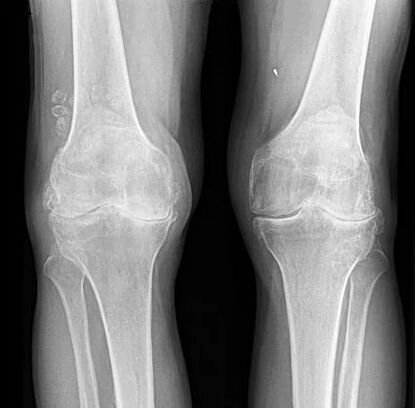
Dvišalis sąnarių tarpų nebuvimas.
Tačiau šių požymių ankstyvuoju osteoartrito išsivystymo laikotarpiu rentgeno spinduliuose vis tiek gali nebūti. Jeigu gydytojas rentgeno nuotraukoje nukrypimų nemato, o pacientas skundžiasi periodiškais skausmais ar, pavyzdžiui, dėl neaiškių priežasčių pasikartojančiu patinimu, svarbu atlikti papildomą tyrimą. Taip pat patartina į diagnostikos procesą įtraukti papildomą tyrimą ir nustačius diagnozę radiologiškai, siekiant gauti išsamios informacijos apie kelio struktūrų, ypač minkštųjų audinių ir intraartikulinio skysčio, būklę.
Magnetinio rezonanso tomografija (MRT) ir artroskopija yra pripažinti geriausiais pagalbiniais metodais sergant OA bet kurioje stadijoje, taip pat siekiant atskirti šią patologiją nuo kitų. Kalbant apie kompiuterinę tomografiją: ji yra prastesnė už šių dviejų procedūrų galimybes, nes joje nėra aiškiai matomi minkštieji audiniai. Visų metodų ultragarsas (ultragarsas) yra silpniausia diagnostikos priemonė.
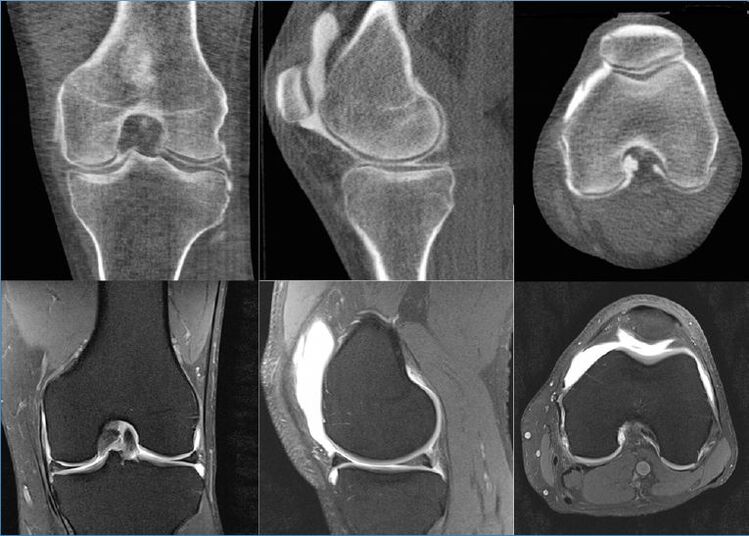
Magnetinio rezonanso tomografija parodo net mažiausius paviršinius sąnarinių galų kremzlės pažeidimus, būtent nuo šios kremzlės struktūros pradeda ryškėti pirmieji distrofiniai pakitimai. Be to, MRT duomenimis, galima objektyviai įvertinti sinovinės membranos, kapsulės, aplinkinių raumenų, sausgyslių, raiščių, neurovaskulinių darinių, susidariusios sinovijos būklę. Magnetinio rezonanso tomografija aptinka cistas ir kitus neoplazmus, įskaitant kaulų defektus.
Artroskopinė diagnostika turi ne ką prastesnių galimybių, tačiau tai yra minimaliai invazinė intervencija, įvedant vaizdo optinę sistemą kelio sąnario viduje. Artroskopijos pagalba, be kokybiško visų artikuliacijos struktūrinių elementų vidaus tyrimo, lygiagrečiai dar galima pradurti intraartikulinį efuziją, išvalyti ertmę nuo vadinamosios artrozės. "šiukšlės".
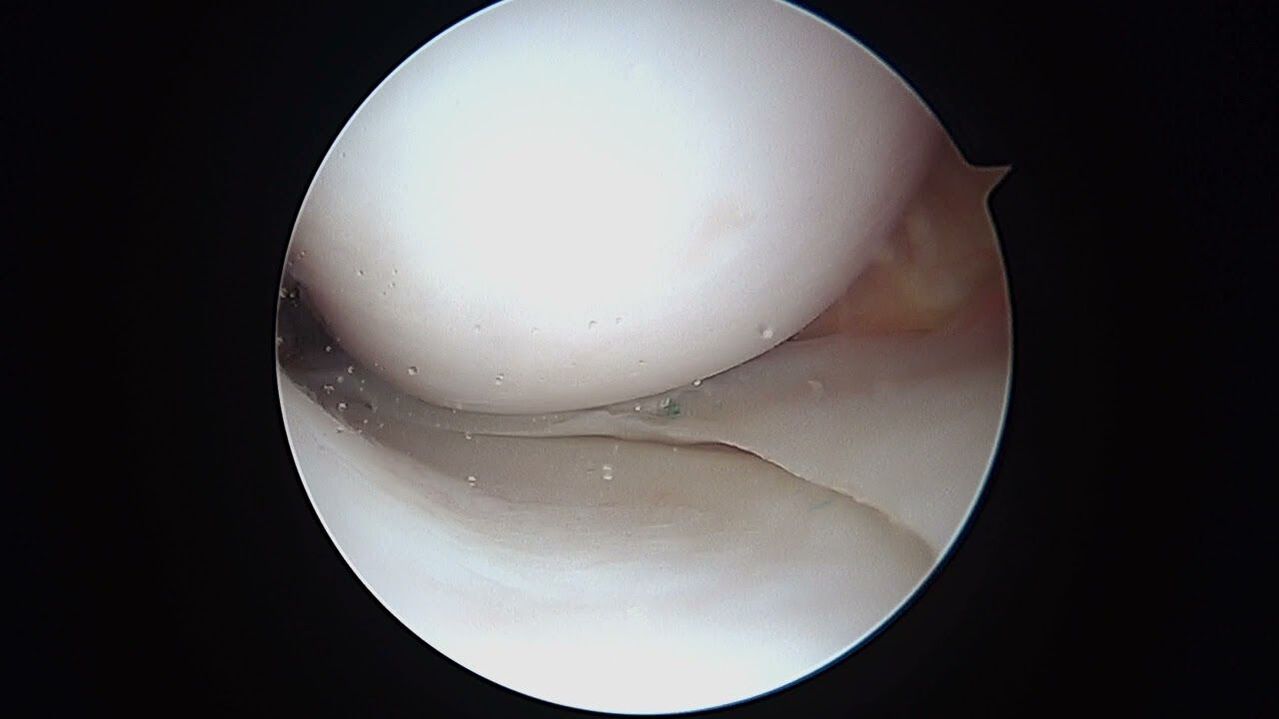
Be instrumentinių metodų, diagnostikos struktūra būtinai apima specialius tyrimus pradinio tyrimo metu. Gydytojas atlieka pažeidimo vietos palpaciją, judesių amplitudės įvertinimą įvairiose tiriamos galūnės srities padėtyse, jautrumo sutrikimų nustatymą. Nustačius panašaus plano diagnozę, periodiškai bus atliekamas bandomasis tyrimas ir rentgenografija, siekiant stebėti kelio būklę ir įvertinti terapijos efektyvumą.
Kelio osteoartrito stadijos ir laipsniai
Kelio sąnario OA stadijų klasifikacija ortopedijoje siūloma dviem variantais: pagal N. S. Kosinskaya (3 etapai) ir pagal Kellgren-Lorens (4 etapai). Vidaus praktikoje vienodai dažnai nurodomas ir pirmasis, ir antrasis osteoartikulinio aparato pažeidimų klasifikatorius. Abi klasifikacijos yra orientuotos į šių savybių apibrėžimą:
- tarpsąnarinio tarpo aukščio ir nelygumo sumažėjimas;
- sąnarinių paviršių deformacija;
- defektų su ryškiais kontūrais buvimas;
- kaulo subkremzlinių sričių sustorėjimas dėl osteosklerozės;
- subchondralinių cistų susidarymas (rentgeno nuotraukoje jos atrodo kaip ryškios dėmės šlaunikaulio ir blauzdikaulio kondiliukų srityje, girnelės viduje).
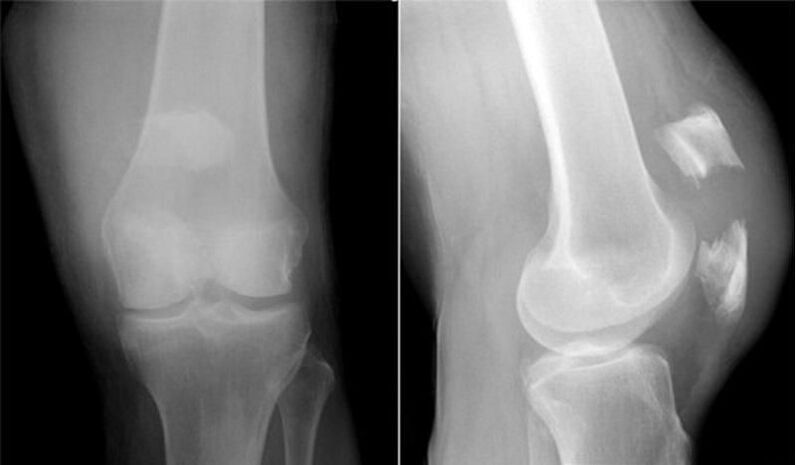
Siūlome susipažinti su Kosinskajos rekomenduota gonartrozės stadija.
| Scena | Rentgeno požymiai, klinikinės apraiškos |
| aš (šviesa) | Pokyčiai yra subtilūs, gali būti suvokiami kaip normalūs. Tiesioginės projekcijos tarpas gali būti normalus arba šiek tiek susiaurėjęs. Nedidelį jo susiaurėjimą galima pastebėti lyginant dešinįjį ir kairįjį sąnarius. Būtinai pasakykite apie atsirandančias funkcines ir morfologines kremzlės problemas, lengvą osteofitozę. Tai kompensacinė reakcija, reaguojanti į kremzlės elastinių savybių pokyčius. Osteofitozė šiuo etapu yra lengva, jai būdingas nedidelių osteofitų buvimas vienu kiekiu išilgai sąnarinių kaulų krašto. Tačiau ribinio augimo pradiniame etape gali nebūti. Klinikiniu požiūriu 1 stadija gana lengvai praeina su neintensyviu trumpalaikiu skausmu dėl ilgalaikio fizinio pervargimo ir minimalaus kelio disfunkcijos, kurio daugelis žmonių nesuvokia kaip rimto. |
| II (vidutinis) | Kelio sąnario tarpo matmenys, palyginti su norma, smarkiai sumažėja 2-3 kartus. Toks stiprus tarpo susitraukimas rodo jau apkrautą sąnario kremzlės morfologiją, jos pažeidimo sunkumą. Dažniausiai tarpo susiaurėjimui būdingas netolygumas, atsižvelgiant į degeneracinio proceso sunkumą. Didžiausio susiaurėjimo epicentrai yra sutelkti sąnarių zonoje, kuriai tenka didžiausia apkrovos dalis. Tokia zona dažnai tampa medialine (vidine) sąnario dalimi. 2 stadijoje stambių osteofitų randama ir išilgai sąnarinių paviršių kraštų, nustatoma galinės plokštelės sklerozė, kartais – cistinė subchondralinio kaulo restruktūrizacija. Rentgeno nuotraukos nustato nedidelį sutapimo pažeidimą, vidutinę kaulų epifizių, sudarančių kelio sąnarį, deformaciją. Tai pasireiškia ryškiu kelio aparato funkcijų pablogėjimu su aiškiais judesių apribojimais, kurie pradinėje fazėje kartais buvo šiek tiek sunkūs. Be to, santykinai saikingai ribojami visi kiti fiziologinių judesių tipai, susijungia traškėjimas, šlubavimas. Skausmas stiprus, dažnai yra nedidelis vietinis patinimas, šalia sąnario yra raumenų hipotrofija. |
| III (sunkus) | Į plyšį panašus spindis tarp sąnario paviršių visiškai išnyksta arba gali būti atsekamas, bet labai sunkiai. Paskutiniame etape randama daug aštrių ir masyvių osteofitų, kurie visiškai supa sąnarinius paviršius, susilieja su gretimu kaulu. Rentgeno nuotraukoje matomos stambiausios kelio sąnario deformacijos (įspūdingas paviršių išsiplėtimas ir suplokštėjimas), reikšmingas kelius formuojančių kaulų epifizių pažeidimas dėl osteosklerozės, CX cistų buvimas. Sąnarys išraiškingai nukrypsta nuo vertikalios galūnės ašies (pagal valgus arba varus). Klinikinis apraiškų vaizdas išsiskiria matomu kelio sustorėjimu ir priverstine padėtimi. Sąnario judėjimo ir atramos potencialas sumažėja iki kritinės ribos, o krepitas jame nebepasireiškia. Visoje kojoje atrofuojasi raumenys, ypač stipriai pažeidžiamas keturgalvis raumuo. Galūnė visiškai neįgali, neįmanoma savarankiškai judėti, progresuoja šlubavimas. Skausmo sindromas pasiekia piką, tampa itin skausmingas, nuolat trikdantis, nepriklausomai nuo paros laiko ir fizinio krūvio. Trečiasis etapas išjungia žmogų. |
Konservatyvus ir chirurginis gydymas
Gydymo principą – konservatyvų ar chirurginį – griežtai individualiai parenka aukštos kvalifikacijos atitinkamos specializacijos specialistas. Gydantis gydytojas ortopedas arba ortopedas traumatologas. Iš karto pažymime, kad ši patologija yra nepagydoma. Deja, prie prasidėjusių degeneracijų ir jų pasekmių kelio atgal nėra. Kremzlės atgaivinimas, natūralus sąnario formų atstatymas dėl kaulo-kremzlinės sistemos biologinių ypatybių nepasiekiamas, kad ir kokios tabletės, injekcijos, fizioterapija, manualinė technika būtų gydomam poveikiui.
Todėl svarbu aiškiai suprasti, kad konservatyvūs metodai yra skirti prevenciniais ir simptominiais tikslais, būtent:
- užkirsti kelią osteoartrito atsiradimui (jei dar nėra);
- degeneracijos greičio slopinimas (prasidėjus ligai) dėl audinių trofizmo suaktyvėjimo kelio sąnaryje, gyvenimo būdo pokyčių, kompetentingo apkrovų paskirstymo raumenų ir kaulų sistemai;
- skausmo ir uždegimo malšinimas, atrofijos ir kontraktūrų mažinimas/prevencija;
- gerinti galūnių mobilumą ir gyvenimo kokybę, kiek įmanoma atsižvelgiant į esamą patogenezę.
Įrodyta, kad produktyvių rezultatų galima tikėtis nuo konservatyvaus gydymo pradinėje ligos stadijoje ir iš dalies 2 stadijos pradžioje, o didžioji dalis kremzlių vis dar yra išsaugota. Artėjant II raidos etapo viduriui ir III stadijai medicininės ir fizinės priemonės praranda savo galią, didžiąja dalimi nepadeda nė menkiausio judėjimo teigiama linkme.
Nechirurginė ligos kontrolės taktika apima kompleksinį fizinės ir medicininės reabilitacijos metodų (kursų) naudojimą:
- vietiniai ir išoriniai NVNU preparatai nuo skausmo sindromo;
- chondroprotektoriai, kurie gali sulėtinti gonartrozės progresavimą;
- vitaminai E, C ir B, kalio orotatas ir kt. ;
- kineziterapijos pratimai (sukurti, paskirti gydytojo, treniruotės turėtų vykti tik vadovaujant mankštos terapijos treneriui);
- fizioterapija (elektroforezė, impulsų terapija, ultragarsas, magnetinė terapija, vonios vandenilio sulfido ir radono pagrindu ir kt. );
- intraartikulinės kortikosteroidų injekcijos, naudojamos ekstremaliais atvejais - esant nepakeliamai ilgai trunkančiam skausmui su dažnais atkryčiais, sunkiu sinovitu, kurių nesustabdo įprasti nesteroidiniai vaistai.
Jei pirmasis steroidų injekcijų kursas į sąnarį nėra pakankamai efektyvus, tęsti jo nėra prasmės, o kelį būtina skubiai operuoti.
Atidėti operaciją nesant konservatyvios terapijos poveikio nepageidautina. Laiku atlikta operacija leis nesunkiai atlikti chirurginę intervenciją, lengviau perkelti chirurginę procedūrą su minimalia komplikacijų rizika, greičiau ir geriau pasveikti. Prioritetinė šiuolaikinės ortopedijos ir traumatologijos pažengusių OA formų su lokalizacija kelio sąnaryje gydymo sistema išlieka chirurginė intervencija taikant endoprotezavimo metodą. Endoprotezavimas – kelio sąnario pakeitimas funkciniu endoprotezu – leidžia per trumpą laiką:
- visiškai ištaisyti kelio deformacijas (O formos, X formos);
- kokybiškai atkurti judėjimo anatomiją ir funkcijas, atramos stabilumą, nusidėvėjimą galūnės probleminiame segmente;
- grąžinti pacientą prie neskausmingos fizinės veiklos, palengvinant negalią ir atkuriant normalų darbingumo lygį.
Atsižvelgiant į indikacijas, individualias paciento organizmo ypatybes, protezavimas gali būti atliekamas dalinio arba visiško sąnario keitimo cementu, becementine ar hibridine fiksacija principu. Unikalūs protezai visiškai imituoja „gimtojo" žmogaus sąnario ar atskirų jo komponentų mechaniką ir anatomiją. Jie turi didžiausią stiprumą, geriausias standumo ir elastingumo savybes, puikų biologinį suderinamumą su kūnu, aplinkiniais biologiniais audiniais ir skysčiais. Implantai gaminami iš aukštųjų technologijų metalų lydinių (titano, kobalto-chromo ir kt. ). Sukomplektuotos konstrukcijos tarnauja vidutiniškai 15 ir daugiau metų, tačiau su sąlyga, kad būtų idealiai atlikta operacija ir pooperacinė reabilitacija.
Prieš implantuojant implantą, pažeistas kaulo sąnarys pašalinamas, sąnarinių kaulų paviršiai kruopščiai chirurgiškai apdorojami ir paruošiami endoprotezo montavimui. Jei pacientui bus atliktas visas endoprotezas, jį sudarys visiškai sukomplektuota dirbtinė sveiko kelio sąnario kopija, įskaitant:
- fiksuotas arba mobilus blauzdikaulio komponentas platformos pavidalu ant stiebo, identiškas atitinkamo kaulo paviršiaus formai;
- polietileno pamušalas (amortizacinė „pagalvėlė"), pritvirtinta prie blauzdikaulio komponento;
- šlaunikaulio komponentas yra apvalios formos, atitinkantis šlaunikaulio kondylių formą;
- girnelės elementas (ne visada įrengiamas, tik blogos būklės girnelės kremzlinis sluoksnis).
Dalinis pakeitimas (vienkondilinis) apima minimaliai invazinį tik vienos kelio sąnario pusės – medialinio arba šoninio šlaunikaulio-blauzdikaulio sąnario – protezavimą. Po bet kokio tipo endoprotezavimo atliekama visapusiška reabilitacija, skirta pooperacinių pasekmių prevencijai, protezuojamos galūnės raumenų ir judesių atstatymui. Reabilitacija po kelio sąnario pakeitimo tęsiasi tol, kol pacientas visiškai pasveiksta, dažniausiai tai trunka 2, 5-4 mėnesius.













































